Pubblicato il: 27/07/2017
La storia della vaccinazione contro il virus della polio indica che distorcendo cifre e osservazioni i ricercatori hanno deliberatamente camuffato un evidente nesso causale fra vaccini somministrati e paralisi.
I fautori delle vaccinazioni rivendicano di aver estirpato tramite i vaccini due patologie: VAIOLO e POLIOMIELITE. Il problema è che tale rivendicazione non corrisponde al vero in ambedue i casi, nondimeno sono in molti a crederci. Nel presente articolo prenderò in esame le epidemie di poliomielite paralitica insorte subito dopo i programmi di vaccinazione di massa nei paesi industrializzati e in quelli in via di sviluppo, secondo quanto pubblicato sulle riviste mediche ortodosse.
Quando, nel biennio 1954-55, il primo vaccino antipolio iniettabile di Salk venne testato negli USA su circa 1.8 milioni di bambini, nel volgere di alcuni giorni iniziarono a verificarsi casi di paralisi che colpirono i vaccinati e alcune delle persone a loro contatto (Francis et al., 1955; Peterson et al., 1955), fenomeno divenuto noto come Cutter Incident. I Cutter Laboratories furono accusati di distribuire vaccini contenenti poliovirus vivi. Pur se casi di paralisi si verificarono anche a seguito dell’iniezione di altri vaccini antipolio realizzati da altri produttori, i Cutter Laboratories divennero il capro espiatorio e venne loro intimato di ritirare tutti i lotti dei loro vaccini.
A quanto pare i disastri provocati dai vaccini antipolio iniettabili, causa di paralisi, costituirono una delle ragioni principali a monte dello sviluppo di un vaccino orale (OPV) contro il poliovirus, ritenuto lo stimolo dell’infezione naturale. La realtà ha dimostrato l’erroneità di tali aspettative.
 Henderson et al. (1964) hanno scritto che dal 1961, quando per la prima volta negli USA si resero disponibili a livello di massa i vaccini orali contro la poliomielite, in associazione a tali vaccini si sono verificati casi sporadici di malattia paralitica, molti dei quali clinicamente indistinguibili dalla poliomielite paralitica; sul piano epidemiologico, lo schema della casistica ha ventilato la possibilità che alcuni di tali casi possano essere stati provocati dai vaccini. Nel 1962, quando si riconobbe per la prima volta l’esistenza del problema, il Direttore Federale Generale del Servizio Sanitario Pubblico convocò una Commissione di Consulenza Speciale la quale, fra agosto e dicembre, si riunì in svariate occasioni. La commissione esaminò con cura i casi riportati di malattia paralitica insorta entro 30 giorni dall’ingestione del vaccino antipolio orale; di questi, 11 seguirono al “vaccino di tipo III” e 7 al “vaccino di tipo I”. La commissione trasse la conclusione che
Henderson et al. (1964) hanno scritto che dal 1961, quando per la prima volta negli USA si resero disponibili a livello di massa i vaccini orali contro la poliomielite, in associazione a tali vaccini si sono verificati casi sporadici di malattia paralitica, molti dei quali clinicamente indistinguibili dalla poliomielite paralitica; sul piano epidemiologico, lo schema della casistica ha ventilato la possibilità che alcuni di tali casi possano essere stati provocati dai vaccini. Nel 1962, quando si riconobbe per la prima volta l’esistenza del problema, il Direttore Federale Generale del Servizio Sanitario Pubblico convocò una Commissione di Consulenza Speciale la quale, fra agosto e dicembre, si riunì in svariate occasioni. La commissione esaminò con cura i casi riportati di malattia paralitica insorta entro 30 giorni dall’ingestione del vaccino antipolio orale; di questi, 11 seguirono al “vaccino di tipo III” e 7 al “vaccino di tipo I”. La commissione trasse la conclusione che
“il rischio potenziale massimo per i vaccini di tipo I e III rientra nell’ordine di uno su un milione o meno a livello complessivo; risulta tuttavia più elevato per i soggetti di età superiore ai 30 anni”.
Ora sappiamo in che modo ha avuto origine il tanto citato tasso di casi provocati da vaccino, pari a “uno su un milione o meno a livello complessivo”: venne creato da una commissione come una tipica statistica ricavata a tavolino e non conseguito tramite un adeguato studio statistico (il proverbiale cammello creato dalle decisioni di una commissione adibita a progettare un cavallo. Chiedo venia ai cammelli; stavo scherzando! [derivato da un proverbio anglosassone, ndt]).
Aspetto importante, il poliovirus di tipo III era quello maggiormente implicato. La commissione inoltre asserì quanto segue:
“Il numero complessivo di tali rapporti [vale a dire paralisi seguita a somministrazione di OPV] ricevuti dal Servizio Sanitario Pubblico all’indomani del mese di giugno 1964 ammonta a 123, cifra che comprende i casi esaminati dalla Commissione nel 1962. Del totale, 36 casi si sono verificati in aree epidemiche in cui i programmi di immunizzazione di massa sono stati intrapresi come misure di controllo di emergenza. Gli 87 casi restanti erano ampiamente sparpagliati e si sono presentati in aree non epidemiche, solitamente a seguito di programmi con vaccini orali contro la poliomielite effettuati a livello di comunità.”
Stento a credere che in un paese con 220 milioni di abitanti e 2.5 milioni di nuovi nati all’anno si siano verificati soltanto circa 200 casi di paralisi. Anche se corrispondesse al vero, tale cifra risulterebbe comunque superiore al tanto citato “caso su un milione”.
In virtù della costante incidenza dei casi associati ai vaccini, il Direttore Federale Generale del Servizio Sanitario Pubblico convocò una commissione allo scopo di valutare nuovamente il problema e formulare raccomandazioni per il futuro impiego di vaccini orali contro la poliomielite. La commissione si riunì in data 17 e 18 luglio 1965 e, per quanto riguardava la diagnosi di poliomielite, espresse le seguenti raccomandazioni:
“1. Insorgenza della malattia nel periodo compreso fra il quarto e il trentesimo giorno successivi alla somministrazione dello specifico vaccino in questione, con insorgenza della paralisi non prima di sei giorni dopo la somministrazione.
“2. Significativa paralisi residua del motoneurone inferiore;
“3. Dati di laboratorio non incoerenti rispetto alla moltiplicazione del virus del vaccino somministrato;
“4. Nessun riscontro di malattia del motoneurone superiore, definita perdita sensoriale o progressione o ricorrenza di malattia paralitica a distanza di un mese o più dopo l’insorgenza.”
 Degli 87 casi presi in considerazione, 57 vennero giudicati “compatibili” e 21 esclusi dopo accurata valutazione; in 9 dei casi si ritenne che i dati utili alla valutazione fossero insufficienti. I casi “compatibili” riguardavano in gran parte adulti, 44 inerenti a soggetti di età pari o superiore ai 15 anni e 8 inerenti a soggetti di età superiore ai 50 anni. L’insorgenza della malattia ebbe luogo fra 4 e 28 giorni dopo la somministrazione del vaccino, nella maggior parte dei casi fra l’ottavo e il ventunesimo giorno. Non si manifestò alcuna evidente associazione fra casi e vaccini o specifici lotti di vaccino realizzati da uno specifico produttore.
Degli 87 casi presi in considerazione, 57 vennero giudicati “compatibili” e 21 esclusi dopo accurata valutazione; in 9 dei casi si ritenne che i dati utili alla valutazione fossero insufficienti. I casi “compatibili” riguardavano in gran parte adulti, 44 inerenti a soggetti di età pari o superiore ai 15 anni e 8 inerenti a soggetti di età superiore ai 50 anni. L’insorgenza della malattia ebbe luogo fra 4 e 28 giorni dopo la somministrazione del vaccino, nella maggior parte dei casi fra l’ottavo e il ventunesimo giorno. Non si manifestò alcuna evidente associazione fra casi e vaccini o specifici lotti di vaccino realizzati da uno specifico produttore.
Mi risulta ovvio che la motivazione principale della commissione fosse escludere quanto più possibile casi di paralisi associati alla vaccinazione. Non vi fu alcun cruccio per coloro che avevano ricevuto vaccini antipolio, i quali vennero congedati e abbandonati a sé stessi. Un atteggiamento di stile davvero medievale, feudale e a dir poco non scientifico!
Alla voce “Valutazione del rischio”, la commissione scrisse di
“riconoscere che non è possibile che ciascun singolo caso sia stato causato dal vaccino e che nessun test di laboratorio disponibile è in grado di fornire una risposta definitiva”.
La commissione giunse peraltro ad affermare quanto segue:
“1. In relazione al rischio di patologia a insorgenza naturale nei bambini, l’entità del rischio associato è sufficientemente bassa da giustificare la prosecuzione e l’intensificazione del programma di immunizzazione contro la poliomielite a livello nazionale, pur ponendo in risalto alcune modifiche;
“2. Presso tutte le comunità si dovrebbe conferire primaria importanza all’immunizzazione di tutti gli infanti nel primo anno di vita. Tutte le comunità che non hanno ancora predisposto programmi continuativi per un’efficace immunizzazione dei rispettivi infanti e bambini in età prescolare di tutti i gruppi socioeconomici sono esortate a provvedere in tal senso. (Il successo di tali programmi è il requisito per conseguire lo scopo di eliminare la poliomielite paralitica, in quanto sono principalmente questi bambini in tenera età a trasmettere l’infezione naturale all’interno della comunità.)
“3. Le comunità che non hanno ancora intrapreso programmi di immunizzazione di massa sono esortate a farlo nel corso del prossimo autunno-inverno (1964-65). (Tali programmi avranno validità solo se riusciranno a raggiungere soggetti non immunizzati, in particolare bambini in età prescolare, presso aree socioeconomiche disagiate. Prima di intraprendere programmi di massa, tutte le comunità dovrebbero elaborare piani per programmi di immunizzazione continuativi per nuovi soggetti predisposti alla malattia nati o in arrivo all’interno della comunità.)”
Le dichiarazioni e le conclusioni dei paragrafi di cui sopra hanno rilevanza in quanto hanno inaugurato la valanga di smentite sul nesso causale fra la somministrazione documentata dei vaccini ‘incriminati’ e i sintomi risultanti (paralisi) – il che, a mio avviso, sfida il buon senso. Anche se il fatto che i metodi in uso negli anni Sessanta forse non erano sufficienti a dimostrare il nesso causale potrebbe in parte corrispondere al vero, i metodi e i criteri palesemente viziati per riconoscere la causalità si svilupparono di lì a poco. Per di più, in innumerevoli paesi i reiterati e documentati focolai epidemici di polio entro trenta giorni dalle tornate di vaccinazioni basta a evidenziare che i vaccini antipolio di tutti i tipi (OPV, IPV) determinano di fatto rilevanti epidemie di poliomielite paralitica, successive alle tornate di vaccinazioni, in aree da numerosi anni del tutto esenti da casi di polio.
Lo sviluppo più importante fu la pubblicazione del documento di Bradford Hill, anno 1965, in cui l’estensore definiva nove punti da soddisfare per riconoscere la causalità. Tutti i focolai epidemici di polio documentati successivi a tornate di vaccinazione soddisfano i nove punti in questione. Altrettanto vale per focolai di altre malattie infettive nei soggetti vaccinati.
Vale la pena di notare che i fautori delle vaccinazioni disapprovano coloro i quali, me compresa, studiano significativi documenti medici pubblicati prima degli anni Novanta, cercando comunque di scartare tali articoli in quanto automaticamente obsoleti ma che, come dimostrano le informazioni pubblicate sopra, risultano assai rilevanti per l’attuale situazione nell’ambito delle vaccinazioni. Gli stessi fautori delle vaccinazioni agiscono ancora in base a informazioni obsolete come quelle delineate in precedenza (nonostante il fatto di praticare la vaccinazione Jenneriana) e continuano a negare la possibilità di dimostrare la causalità e/o che le gravi reazioni ai vaccini rientrino nell’ordine di una su un milione. Indubbiamente dagli anni Sessanta i metodi diagnostici della medicina moderna hanno fatto progressi – o no? Grazie ai moderni metodi statistici è possibile calcolare i tassi con maggiore precisione.
Analoga “argomentazione” si applica alle costanti asserzioni dei fautori delle vaccinazioni secondo cui non esistono metodi di trattamento noti utili a far fronte a malattie infettive dell’infanzia e, di conseguenza, questo è il motivo per cui dobbiamo continuare a fare prevenzione tramite la vaccinazione. Costoro trascurano del tutto la ovvia e documentata inefficacia dei vaccini nella prevenzione di qualsiasi patologia, nonché l’infinito strascico di disastri e gravissime malattie immuni, autoimmuni e degenerative create nel procedimento dalla medicina moderna, che dai vaccini trae profitti nell’ordine dei miliardi di dollari.
A tal riguardo concordo comunque su un aspetto: solo la medicina moderna convenzionale non sa come trattare – o, meglio, gestire – correttamente ed efficacemente le malattie infettive o, quanto a questo, qualsiasi altra malattia. Costoro “trattano” qualsiasi cosa con antibiotici, antipiretici e antidolorifici, a dispetto della palese inefficacia, dell’inadeguatezza e dei pericoli di questi farmaci e senza alcun riguardo per l’individualità.
Sopra: Jonas Salk, inventore del vaccino antipolio che porta il suo nome
Focolai epidemici di paralisi durante i programmi di vaccinazione di massa negli USA
Oltre al famigerato Cutter Incident descritto in precedenza, negli USA continuarono a presentarsi focolai epidemici di paralisi.
Nathanson (1984) ha presentato aspetti epidemiologici dell’eliminazione della poliomielite, scrivendo che negli USA la vaccinazione di massa con vaccino antipolio orale venne avviata nel 1963 e l’ultima epidemia di poliomielite naturale si verificò nel 1972. L’autore ha quindi affermato che vi fu una sola altra epidemia, nel 1979, dovuta all’introduzione di un poliovirus selvaggio presso una popolazione Amish di per sé scarsamente vaccinata.
“Paradossalmente, l’eliminazione avvenne anche se il 5-10% della popolazione di età compresa fra zero e un anno risultava non vaccinata e predisposta.”
In primo luogo, tale affermazione è inesatta, in quanto nemmeno il 5-10% degli Amish nel loro complesso sono vaccinati (rivendicano l’esenzione dalla vaccinazione per questioni religiose). In secondo luogo, il primo caso di polio paralitica verificatosi riguardava un bimbo Amish di nove mesi rimasto paralizzato cinque giorni dopo la somministrazione di una dose di OPV. Anche se le autorità sanitarie statunitensi aprirono un ambulatorio adibito alle vaccinazioni, gli Amish evitarono di recarvisi; estirparono il focolaio dandogli ‘libertà d’azione’ e lasciando che si estinguesse da sé. Questo è esattamente quanto accaduto. In fin dei conti, tutte le epidemie sono auto-limitanti.
MMWR (1993) riferì l’insorgenza di 68 casi di poliomielite presso membri di comunità religiose in Olanda. Dato che i membri di una comunità religiosa affiliata di stanza in Alberta, Canada, avevano contatti diretti (vale a dire viaggi di andata e ritorno dall’Olanda) con membri della comunità colpita dall’infezione, nel bimestre gennaio-febbraio 1993 le autorità sanitarie dell’Alberta condussero un’indagine onde determinare se il poliovirus fosse stato importato. L’indagine si concentrò su una piccola comunità rurale dell’Alberta meridionale, la quale riportò gli unici casi di poliomielite della provincia nel corso dell’ultima epidemia di tale patologia verificatasi in Canada nel 1978 (11 casi). L’autore del rapporto in questione ha scritto:
“La comunità comprende membri di [un] gruppo religioso che in linea generale si oppone alla vaccinazione.”
Curiosamente, secondo il rapporto di MMWR:
“…poliovirus selvaggio di tipo 3 (PV3) è stato isolato da campioni di feci ottenute da 21 (47%) individui su 45 (principalmente bambini). Accertamenti di laboratorio condotti dal National Center for Enteroviruses di Halifax, comprendenti l’impiego di una tecnica molecolare in collaborazione con laboratori del CDC [Center for Diseases Control], hanno stabilito che il PV3 in questione era virtualmente identico al ceppo che ha provocato l’epidemia in Olanda.”
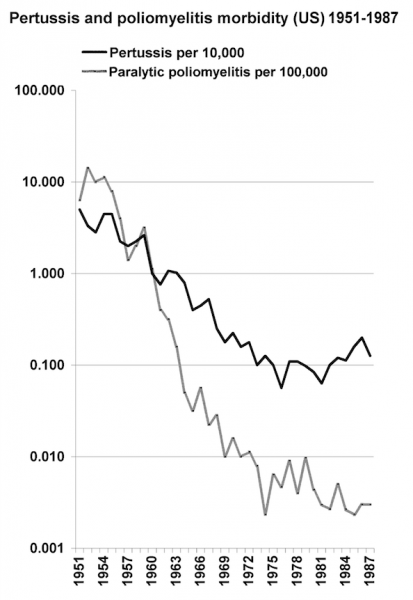
Forse le informazioni maggiormente indicative sono state presentate inconsapevolmente in un articolo di Schonberger et al. (1984). La loro figura 1 illustra i tassi dei casi riportati di poliomielite paralitica su base annua negli USA durante il periodo 1951-1982. Il grafico indica un costante calo dell’incidenza di poliomielite paralitica sino al 1974-75, quando è salita di colpo del triplo rimanendo elevata (con leggere fluttuazioni) sino al 1979; quindi a quanto risulta l’incidenza è calata nuovamente al livello del 1974.
Il grafico in questione è praticamente identico ai grafici sull’incidenza di pertosse pubblicati da Hutchins et al. (1988), i quali indicano una costante tendenza alla diminuzione dell’incidenza della patologia (e della mortalità derivata) sino al 1976, quando l’incidenza salì anch’essa di colpo del triplo. Tale fenomeno coincise con la “iniziativa nazionale di immunizzazione dei bambini”, allorquando singoli stati stavano gradualmente approvando una legge che prevedeva tre dosi di vaccino DTP (difterite-tetano-pertosse) e OPV come requisito per l’ammissione a scuola, un’iniziativa legislativa indubbiamente preceduta da una campagna pubblicitaria preventiva e accompagnata da una intensificata attività di vaccinazione. Palesemente l’incidenza di pertosse e polio aumentò del triplo quando le vaccinazioni divennero virtualmente obbligatorie. Considero tale fenomeno la dimostrazione evidente che le vaccinazioni fecero contrarre ai riceventi le malattie che si presumeva i vaccini dovessero prevenire.
Sopra: campagna per la vaccinazione antipolio negli Stati Uniti d’America nel 1954
Epidemia di poliomielite paralitica a Taiwan
Kim Farley et al. (1984) hanno descritto un’epidemia di casi di poliomielite (1.031) verificatisi fra il 29 maggio e il 31 ottobre del 1982, dopo sette anni di assenza di epidemie di rilevante portata. Già all’indomani del 1° settembre l’epidemia era diventata una delle più estese mai riportate nella storia di Taiwan. Aspetto importante, prima di essa a circa l’80 per cento degli infanti erano state somministrate almeno due dosi di vaccino antipolio orale trivalente entro il compimento del primo anno di età. Dato che l’epidemia ebbe luogo a dispetto di elevati livelli di vaccinazione di massa, al CDC (Atlanta, Georgia, USA) venne richiesto di contribuire a determinare la portata e la motivazione del fenomeno, nonché se l’OPV fosse un efficace agente di protezione. (Senza alcun dubbio l’epidemia scatenò ondate di panico nel campo dei fautori delle vaccinazioni – in particolar modo poiché venne riconosciuta apertamente né la si poteva nascondere ‘sotto il tappeto’.)
 Kim Farley e colleghi hanno scritto che alla fine del 1980 la popolazione complessiva di Taiwan ammontava a 18 milioni di individui, con all’incirca 400.000 nascite all’anno; i soggetti di età inferiore ai cinque anni costituivano l’undici per cento della popolazione.
Kim Farley e colleghi hanno scritto che alla fine del 1980 la popolazione complessiva di Taiwan ammontava a 18 milioni di individui, con all’incirca 400.000 nascite all’anno; i soggetti di età inferiore ai cinque anni costituivano l’undici per cento della popolazione.
A Taiwan la polio fu riportata per la prima volta nel 1913 e nel 1955 divenne una patologia da denunciare alle autorità sanitarie. L’introduzione del vaccino antipolio inattivato (IPV) avvenne nel 1958, mentre nel 1963 fu la volta dell’OPV. All’epoca dell’epidemia del 1982 la vaccinazione di routine a Taipei e Kao-Hsiung (le due principali città di Taiwan) consisteva in un programma comprendente tre dosi di OPV entro il compimento del primo anno di età; inoltre si raccomandava una dose supplementare verso il diciottesimo mese.
Dal 1975 al 1981 alle autorità sanitarie di Taiwan furono denunciati non più di nove casi di poliomielite paralitica all’anno; dopo il 1978 non si registrarono decessi da poliomielite.
I casi di polio erano definiti come poliomielite paralitica diagnosticata da medici. Lo status di vaccinazione dei casi venne determinato in base alle informazioni ricavate dai rapporti inerenti e, aspetto importante, “[v]accinazioni ricevute nei 28 giorni antecedenti l’insorgenza non venivano conteggiate in quanto potenzialmente somministrate dopo l’esposizione”. Queste rappresentavano il 65 per cento dei casi, i quali di conseguenza vennero per la maggior parte esclusi in quanto provocati dal vaccino.
Ormai è accertato che i casi di paralisi derivata da vaccino si verificano in massima parte dopo la prima dose di qualsiasi vaccino antipolio. Il fatto di contrassegnare come “non vaccinati” i casi di paralisi di coloro che hanno ricevuto la prima dose di vaccino entro i 28 giorni antecedenti l’insorgenza costituisce non solo una frode – senza dubbio destinata a “perfezionare” l’efficacia del vaccino – ma contraddice la definizione di paralisi associata a vaccino determinata dalla Commissione di Consulenza Speciale statunitense (un caso che si verificò entro 30 giorni dalla dose di vaccino; Henderson et al., 1964, come sopra).
L’incontestabile realtà di quanto accaduto a Taiwan è che il 65 per cento dei vaccinati contrasse la paralisi entro 28 giorni dalla prima dose di vaccino, confermando in tal modo le osservazioni di altri secondo cui per la maggior parte la paralisi provocata da vaccino si verifica dopo la prima dose di qualsiasi vaccino; quello antipolio non fa eccezione. Ad ogni modo, tale tasso è stato calcolato in base alla popolazione complessiva, sebbene la definizione di polio sia “paralisi infantile”; sarebbe stato doveroso calcolarlo in base al numero di bambini appartenenti ai gruppi di età pertinenti.
Per di più, dato che nei sette anni antecedenti all’epidemia del 1982 a Taiwan non si erano presentati focolai epidemici di polio, risulta improbabile che tutti coloro che svilupparono la paralisi entro 28 giorni dal primo vaccino stessero già incubando la malattia. Oltre a questo, meno del sette per cento della popolazione ‘sondata’ non aveva ricevuto OPV.
Analogamente viziata è la conclusione degli autori secondo cui il più importante fattore di rischio dell’epidemia di polio a Taiwan fu la mancata vaccinazione e non il fallimento del vaccino.
Quel che mi fa rabbrividire è la disinvoltura con cui i fautori delle vaccinazioni la passano liscia dopo un’analisi palesemente fraudolenta dell’epidemia di paralisi indotta da vaccino. Al contempo, elogio gli autori e Lancet per averla pubblicata in una forma tale da consentire a qualsiasi lettore accorto di vedere attraverso la cortina fumogena e il gioco di specchi. John (1985) ha scritto: “La spiegazione addotta – vale a dire, sacche di scarsa copertura di vaccinazione che favoriscono la trasmissione del poliovirus e alimentano un’epidemia (5.8 casi su 100.000) – era poco convincente. I casi non si sono raggruppati in sacche e, dato che il tasso di copertura media era assai elevato, sacche di scarsa copertura sarebbero risultate infrequenti… Taipei e Kao-Hsiung presentavano un’elevata incidenza nonostante migliori attività di vaccinazione.”
Epidemia in Oman
Virtualmente il medesimo fenomeno descritto a Taiwan è accaduto in Oman. Sutter et al. (1991) e Sutter et al. (1992) hanno descritto un’epidemia di poliomielite paralitica di tipo I (118 casi) fra gennaio 1988 e marzo 1989. Costoro hanno scritto:
“L’incidenza della poliomielite è risultata più elevata nei bambini di età inferiore ai due anni (87/100.000), nonostante un programma di immunizzazione che di recente aveva innalzato dal 67% all’87% la copertura con tre dosi di vaccino orale contro il poliovirus (OPV) presso la popolazione infantile di 12 mesi di età.”
Nonostante?
 In Oman l’87 per cento dei pazienti interessati dalla patologia aveva ricevuto almeno una dose di OPV e il 50 per cento almeno tre dosi. Gli autori hanno scritto:
In Oman l’87 per cento dei pazienti interessati dalla patologia aveva ricevuto almeno una dose di OPV e il 50 per cento almeno tre dosi. Gli autori hanno scritto:
“L’accumulo di un numero di bambini sufficiente a sostenere l’epidemia sembra sia dovuto al precedente successo del programma di immunizzazione nella riduzione dei ceppi endemici, all’efficacia sub-ottimale dell’OPV nonché al ritardo nel completamento della serie primaria di immunizzazione sino ai sette mesi di età. Per di più, in alcune regioni il tasso stimato di virulenza dell’infezione fra i bambini di età compresa fra i 9 e 23 mesi ha superato il 25%, a indicare che una consistente percentuale di bambini sottoposti a vaccinazione completa era stata coinvolta nella catena di trasmissione.”
L’affermazione che “tre dosi di OPV hanno ridotto del 91% il rischio di paralisi” è poco seria: se i casi si verificano in massima parte dopo il primo vaccino, allora rimarranno meno soggetti vaccinati a sviluppare la paralisi dopo la seconda dose, e ancor meno dopo la terza dose.
Pur sostenendo che “il diffuso impiego di vaccino orale contro il poliovirus (OPV) ha determinato la virtuale eliminazione della poliomielite paralitica nei paesi industrializzati, oltre a una sostanziale riduzione dell’incidenza della malattia nei paesi in via di sviluppo”, gli autori hanno peraltro affermato:
“Ad ogni modo, in alcuni paesi l’efficacia dell’OPV nell’indurre immunità umorale contro il poliovirus di tipo 1 e 3 è risultata inferiore alle aspettative. Recenti epidemie in Gambia, Brasile e Taiwan hanno indotto il timore che il primario assegnamento sull’immunizzazione di routine possa rivelarsi inadeguato per conseguire l’obiettivo di estirpare a livello globale entro il 2000 l’infezione da poliovirus selvaggio.”
Gli autori hanno peraltro scritto:
“…all’epoca dell’epidemia la copertura con tre dosi di vaccino orale contro il poliovirus (OPV) presso la popolazione infantile di 12 mesi di età era pari all’87%. In base al numero di casi riportati, il tasso complessivo di attacco della malattia paralitica fra i bambini di età compresa fra i 9 e 23 mesi era 57/100.000. Non vi è stata correlazione su base regionale fra la copertura della vaccinazione e il tasso di attacco; la regione con l’allora più elevato tasso di attacco (Batinah, 117/100.000) presentava uno dei più elevati tassi di copertura (88%), laddove la regione con minore copertura (Capital, 71%) presentava un tasso di attacco basso.”
Nessuna correlazione? In realtà vi è stata una correlazione perfetta, indicante che i vaccini hanno provocato l’epidemia, che la più elevata incidenza di paralisi si verificava in concomitanza con la maggiore ottemperanza ai programmi di vaccinazione.
Sutter et al. (1991) hanno inoltre scritto:
“Fra le caratteristiche maggiormente inquietanti dell’epidemia [di poliomielite paralitica in Oman] vi era il fatto che si è presentata a fronte di un programma di immunizzazione modello e che la trasmissione si è diffusa presso una popolazione sparpagliata, prevalentemente insediamenti rurali. I vaccinatori si erano recati presso comunità scarsamente popolate.
Nel corso di un’indagine su un’epidemia di poliomielite in Oman, Sutter et al. (1992) hanno riesaminato la documentazione relativa a 70 bambini affetti da poliomielite, di età compresa fra i 5 e i 24 mesi, e quella derivata da 692 bambini di controllo accoppiati.
“Rispetto ai controlli, la percentuale dei casi che hanno ricevuto un’iniezione di vaccino DTP entro 30 giorni dall’insorgenza della paralisi è risultata significativamente più elevata (42.9% vs 28.3%). Per i bambini di età compresa fra 5 e gli 11 mesi la percentuale dei casi di poliomielite potenzialmente provocati dalle iniezioni di DTP era pari al 35%.” Gli autori concludevano che il loro studio confermava che “…le iniezioni costituiscono una causa rilevante di poliomielite indotta. Anche se i benefici della vaccinazione DTP dovrebbero superare i rischi di paralisi successiva, questi dati sottolineano l’importanza di evitare iniezioni non necessarie durante le epidemie di infezione del poliovirus selvaggio.”
Il fatto è che precedenti somministrazioni di altri vaccini (come quelli contenenti un componente della pertosse) causa di paralisi indotta furono descritte negli anni Cinquanta (ad esempio, McCloskey, 1950). Quindi, la situazione in Oman era solo un altro esempio del fenomeno della paralisi indotta. Ad ogni modo, assai di frequente i programmi di vaccinazione di massa hanno trascurato questo importante fatto e continuato a provocare menomazioni e sofferenze a bambini di tutto il mondo. Un altro importante fatto risaputo è che la rilevante maggioranza (65 per cento) dei riceventi di qualsiasi vaccino di fatto vengono colpiti dalla malattia che si presume i vaccini prevengano, dopo la prima dose (Hedrich, 1933). Hedrich studiò per un trentennio le epidemie di morbillo nell’area di Baltimora (USA) e stabilì che quando il 63 per cento dei soggetti suscettibili si ammala di morbillo, un’epidemia finisce. Strebel et al. (1992) hanno scritto che la paralisi associata a vaccino nei riceventi di OPV solitamente insorge dopo la prima dose. In Oman (e altrove), i soggetti rimasti paralizzati dopo la prima dose sono stati semplicemente esclusi dai calcoli di efficacia in quanto non vaccinati, oppure le vaccinazioni in questione “non sono state conteggiate”.
Sutter et al. (1993) hanno pubblicato un articolo relativo a un’altra epidemia in Oman, successiva all’epidemia di polio post-vaccinazione del 1988-89. Per ovvie ragioni non mi è possibile citare l’intero articolo, quindi mi limito a evidenziare determinate frasi che rispecchiano la realtà osservata. Gli autori hanno scritto:
“L’indagine sull’epidemia ha indicato che la sua insorgenza era dovuta a svariati fattori, fra cui l’accumulo di bambini suscettibili alla poliomielite a causa della riduzione dei livelli di immunità complessiva derivante da esposizione a poliovirus selvaggio nel 1987-88, efficacia subottimale del vaccino antipolio orale trivalente (OPV), poliomielite indotta da antecedenti iniezioni di vaccino DTP e partecipazione di bambini integralmente vaccinati alla catena di trasmissione… Nel 1991 si verificarono in totale quattro casi verificati in laboratorio. I primi due casi si presentarono nel marzo 1991 nella regione di Batinah (bambini di 44 e 49 mesi di età), ambedue avevano ricevuto quattro dosi di OPV. Altri due casi (25 e 30 mesi di età), entrambi dopo 5 dosi di OPV, si verificarono ad agosto e ottobre dello stesso anno nelle attigue regioni interna e orientale. In tutti venne isolato il medesimo genotipo del poliovirus selvaggio di tipo 3.”
Gli autori traevano la conclusione che l’esperienza in Oman indica che l’uniforme adempimento dell’attuale strategia dell’OMS “potrebbe non rivelarsi sufficiente a interrompere la trasmissione” e che potrebbero necessitare svariate dosi supplementari di OPV per tutti i bambini. (Ovviamente, il non somministrare alcuna dose funzionerebbe.)
Epidemia di poliomielite paralitica in Romania
Secondo Strebel et al. (1994), anche se la poliomielite determinata da infezione di poliovirus selvaggio era virtualmente scomparsa dalla Romania, senza che fra il 1984 e il 1989 ne venisse registrato alcun caso, per oltre due decenni sono stati documentati tassi assai elevati di poliomielite paralitica associata a vaccini; nel novembre 1990, per diminuirne il rischio, si sostituì il vaccino orale contro il poliovirus prodotto in Romania con un vaccino orale realizzato da un produttore europeo occidentale. In Romania il rischio complessivo di paralisi associata a vaccino risultava 14 volte più elevato di quello “riportato” negli Stati Uniti. Ad ogni modo, in rapporto alla prima dose di vaccino orale i rischi – per il ricevente – di paralisi associata a vaccino erano simili tanto per i vaccini romeni quanto per quelli d’importazione.
Il termine “riportato” è cruciale in virtù della cronica ed endemica scarsa documentazione di tutte le “malattie prevenibili dai vaccini” seguita all’introduzione della vaccinazione di massa, il che di conseguenza ne migliora in apparenza l’efficacia e dissimula il rischio reale. Tutto ciò viene ulteriormente aggravato da una nuova definizione della malattia poliomielitica, introdotta dopo l’inizio delle vaccinazioni di massa risalente agli anni Cinquanta e Sessanta. La definizione classica di poliomielite è
“una malattia con paralisi residua che si risolve entro 60 giorni”;
la nuova definizione è
“una malattia con paralisi residua persistente per oltre 60 giorni”.
Dato che in meno dell’uno per cento dei casi si sviluppa una paralisi residua che persiste per oltre 60 giorni, la nuova definizione ha “eliminato” in quanto non poliomielite la grande maggioranza dei casi in cui la paralisi si risolveva entro 60 giorni.
Strebel et al. (1994) hanno scritto:
“I casi vengono confermati se sono conformi alla seguente definizione: patologia acuta caratterizzata da paralisi flaccida compatibile con la manifestazione clinica di poliomielite in fase acuta e deficit neurologico residuo 60 giorni (o successivamente) dopo l’insorgenza della paralisi.”
Inoltre, alcuni casi sono stati definiti “associati a vaccini” se non si presentavano riscontri diretti di infezione da poliovirus selvaggio e se esisteva una storia positiva di esposizione recente a vaccino orale contro il poliovirus.
Tale definizione è interessante, in quanto evidenzia il fatto che la paralisi indotta da vaccino ha acquisito un’assai considerevole rilevanza. Giusto nel caso in cui qualcuno pensi che la vaccinazione ha eliminato il poliovirus selvaggio nell’ambiente (come sostenuto dai vaccinatori), si tenga presente che le infezioni naturali di poliovirus selvaggio determinavano lo sviluppo di immunità naturale senza paralisi. Le epidemie di paralisi sono state direttamente connesse con la somministrazione di massa di una varietà di vaccini, a partire da quelli contro il vaiolo e proseguendo con difterite, tetano e, in particolare dopo la Seconda Guerra Mondiale, tutti gli altri. Si sono pubblicati numerosi articoli inerenti alla “poliomielite indotta”, vale a dire “provocata da precedenti iniezioni di una varietà di vaccini”.
Anche nel caso della Romania, Strebel et al. (1995) hanno descritto le iniezioni intramuscolari (IM) entro 30 giorni dall’immunizzazione con vaccini orali contro il poliovirus come fattore di rischio della paralisi associata a vaccino. Secondo i loro scritti:
“Per ragioni inesplicate, in Romania il tasso di poliomielite paralitica associata a vaccini è da 5 a 17 volte più elevato rispetto ad altri paesi. Tempo addietro si notò che le iniezioni intramuscolari somministrate durante il periodo di incubazione dell’infezione di poliovirus di tipo selvaggio accrescevano il rischio di malattia paralitica (fenomeno noto come poliomielite ‘indotta’). Abbiamo condotto uno studio di tipo caso-controllo al fine di analizzare l’associazione fra iniezioni intramuscolari e poliomielite associata a vaccini in Romania.
“Dei 31 bambini affetti da patologia associata a vaccini, 27 (87 per cento) avevano ricevuto una o più iniezioni intramuscolari entro 30 giorni prima dell’insorgenza della paralisi, rispetto a 77 dei 151 controlli (51 per cento) (rapporto fra gli odds appaiati, 31.2; intervallo di confidenza al 95 per cento, 4.0 rispetto a 244.2). Quasi tutte le iniezioni intramuscolari erano antibiotici, e l’associazione risultava più intensa per i pazienti che avevano ricevuto 10 o più iniezioni (rapporto fra gli odds appaiati per 10 o più iniezioni confrontato con nessuna iniezione, 182.1; intervallo di confidenza al 95 per cento).”
Quindi il rischio di paralisi risultava strettamente associato alle iniezioni somministratedopo il vaccino orale antipolio, ma non alle iniezioni somministrate prima o contemporaneamente al vaccino. Ad ogni modo, in tutti i casi l’OPV venne somministrato simultaneamente al vaccino DPT.
Aspetto interessante, come riferito da Strebel et al. (1995), con iniezioni IM somministrate dopo il DPT e l’OPV i tempi di insorgenza della paralisi erano di 9-30 giorni con una mediana di 16 giorni (il rischio più elevato si presentava in corrispondenza di 8-14 giorni, 15-21 giorni e 22-30 giorni), e di 0-7 giorni e 15-21 giorni nel caso di iniezioni di DPT e OPV somministrate prima dell’insorgenza della paralisi. Questo rispecchiava il fenomeno dei giorni critici scoperto e definito da Scheibner (2004).
Epidemia di poliomielite in Gambia
Otten et al. (1992) e Deming et al. (1992) hanno riferito di un’epidemia di poliomielite in Gambia, associata al poliovirus di tipo 1 e implicante 305 casi (popolazione stimata nel 1986 pari a 768.995 individui), verificatasi da maggio a novembre del 1986 dopo un periodo di sei anni senza epidemie, con solo 5 casi riportati. Il più elevato tasso della patologia riguardava i bambini di un anno di età: 394 casi su una popolazione di 100.000 soggetti. Il tasso nazionale era di 40 su 100.000 soggetti. Un’indagine sulla copertura delle vaccinazioni indicò che nel 64 per cento dei casi i bambini di età compresa fra uno e due anni erano stati vaccinati con almeno tre dosi di vaccino antipolio orale trivalente all’inizio dell’epidemia. Cinquantasette casi rimasero paralizzati a distanza di oltre due settimane da una campagna nazionale di vaccinazione di massa nel cui contesto, secondo quanto riportato, il 95 per cento dei bambini di età compresa fra uno e sette anni ricevette una dose di vaccino antipolio orale trivalente. La conclusione degli autori è stata che la campagna di vaccinazione di massa potrebbe aver conseguito solo un successo limitato nel porre termine all’epidemia.
Wyatt (1987) si è occupato di un altro ben noto problema di poliomielite provocata da iniezioni di DPT congiuntamente a OPV in Gambia, fenomeno trattato nella precedente sezione riguardante la Romania.
Epidemia di poliomielite in Namibia
Van Niekerk et al. (1994) hanno descritto un’epidemia di poliomielite paralitica in Namibia. Secondo i loro scritti:
“Gli ultimi casi confermati di poliomielite in Namibia erano stati riportati nel 1988. Tuttavia, fra l’8 novembre 1993 e il 7 gennaio 1994 nel paese sono stati confermati 27 casi di poliomielite paralitica. L’epidemia è rimasta confinata al distretto sanitario meridionale; almeno l’80% dei bambini di tale area aveva ricevuto quattro dosi di vaccino antipolio orale (OPV) all’età di un anno. I pazienti erano di età variabile fra i 13 mesi e i 12 anni; 24 di essi avevano meno di 5 anni. Dei 26 pazienti di cui era noto lo status di vaccinazione, 14 avevano ricevuto quattro dosi OPV, 6 una o due dosi e 6 nessun vaccino.”
Nel distretto settentrionale i consueti servizi sanitari, e quindi le vaccinazioni, erano rimasti seriamente compromessi da una lunga guerra. Aspetto interessante, gli autori argomentavano che in virtù delle scarse attività di vaccinazione nel distretto sanitario settentrionale il poliovirus selvaggio circolava liberamente, e contro di esso i bambini svilupparono una solida immunità (senza manifestare paralisi).
Queste interessanti e importanti informazioni sono state replicate da Van Biellik et al.(1994), i quali hanno scritto:
“Alla fine del 1993 si è verificata un’epidemia di poliomielite, limitata quasi esclusivamente agli abitanti del distretto sanitario meridionale [area sottoposta a una massiccia campagna di vaccinazione]. Di conseguenza ipotizziamo che la circolazione del poliovirus selvaggio endemico sia proseguita ininterrottamente in Angola e nelle due aree settentrionali della Namibia attraverso il trafficato confine dal 1989, anno in cui furono documentati gli ultimi casi. Sebbene nel nord della Namibia la copertura di OPV sia stata alquanto bassa rispetto al sud, in una percentuale più elevata i bambini dell’area settentrionale potrebbero essere stati protetti, quantomeno dal tipo 1, da immunità naturale, eliminando in tal modo l’epidemia. Nel 1993, rispetto al distretto settentrionale la copertura di OPV3 presso i bambini di età inferiore a un anno fu più elevata nel distretto meridionale. Ad ogni modo, i riscontri indicano che si costituì un consistente gruppo di soggetti predisposti, in particolare fra i bambini di età compresa fra 1 e 3 [anni], in concomitanza con la bassa copertura [di vaccini], mentre l’apparente interruzione della circolazione del poliovirus selvaggio limitò l’acquisizione di immunità naturale [nel distretto sanitario meridionale adeguatamente coperto da vaccinazioni].”
La medesima situazione di insorgenza di poliomielite presso bambini completamente vaccinati, in genere a seguito di campagne di vaccinazione di massa, si è presentata in numerosi altri paesi, sia industrializzati sia in via di sviluppo. La differenza consisteva nella veridicità dell’opera di documentazione.
Sopra: morbilità di pertosse e poliomielite negli Stati Uniti d’America tra il 1951 ed il 1987.
Meccanismo della paralisi associata a vaccino
Il meccanismo della paralisi associata a vaccino presenta vari aspetti. Uno fra gli elementi sospetti più rilevanti è l’accresciuta neurovirulenza associata alla modifica di un singolo nucleotide nel genoma di vaccino antipolio di tipo 3 noncodificante.
Evans et al. (1985) hanno scritto: “Nel complesso i limitati casi di poliomielite che si verificano nei paesi in cui si utilizzano vaccini attenuati di Sabin contro il poliovirus vengono temporaneamente associati alla somministrazione di vaccino e implicano poliovirus di tipo 2 e 3. Studi recenti hanno fornito riscontri convincenti del fatto che gli stessi virus di Sabin 2 e 3 passando all’uomo [vale a dire bambini] possano regredire a un fenotipo neurovirulento … una mutazione puntiforme nella regione non codificante 5 del genoma del vaccino contro il poliovirus di tipo 3 regredisce in modo consistente a tipo selvaggio in ceppi isolati da casi di poliomielite associata a vaccino. Il virus con tale modifica viene rapidamente selezionato al passaggio attraverso l’apparato gastrointestinale umano. La modifica è associata a un dimostrabile incremento della neurovirulenza del virus.”
Problemi inerenti all’inattivazione di virus (compresi quei vaccini antipolio contaminanti) erano già noti nel 1961-62.
Gerber et al. (1961) hanno descritto l’inattivazione con formaldeide che è soggetta a un fattore asintotico, vale a dire che entro circa 40 ore i virus vengono per la maggior parte inattivati, ma successivamente rimane a tempo indefinito un residuo vitale di virus vivi.
Fenner (1962) ha descritto la riattivazione di virus animali:
“Presso i medici è ancora prassi invalsa parlare di vaccini virali ‘uccisi’ e ‘vivi’, laddove il significato comune di tali termini risulta abbastanza chiaro. Tuttavia, come mi accingo a dimostrare, ora i virologi riconoscono una varietà di situazioni in cui i virus ‘uccisi’ possono moltiplicarsi e produrre un nuovo virus infettivo. Di conseguenza hanno accantonato il termine ‘ucciso’ e adottato in sostituzione il termine ‘inattivato’. Tuttavia anche ‘inattivato’ viene usato in senso ristretto; fa riferimento alla perdita di infettività virale – ovvero, all’incapacità delle particelle di virus di moltiplicarsi e produrre un nuovo virus infettivo in cellule predisposte, allorquando tali cellule ricevono ciascuna unicamente particelle singole del preparato inattivato e nessun’altra particella di virus o derivati.”
Più di recente, si è ricorsi all’inattivazione come metodo utile a studiare la struttura e la funzione dei virus.
“Tale approccio ha ricevuto lo stimolo principale dalla scoperta che in taluni casi l’inattivazione risultava reversibile.” (Fenner, 1962)
La riattivazione intracellulare virale ha riscosso scarsa attenzione. Nel 1951 fu dimostrata la molteplicità di riattivazione di virus dell’influenza irradiato con UV, mentre nel 1956 e 1961 si dimostrò che con il medesimo virus si verificava riattivazione incrociata. Virus di vaccini da poco irradiati hanno dimostrato di sottostare tanto a molteplicità quanto a riattivazione incrociata (Fenner, 1962). (A mio parere questo dimostra l’erroneità della prassi di irradiare gli alimenti: i batteri irradiati risultano indeboliti solo in via temporanea e quindi ripristinano la propria virulenza originaria.) Nel 1936 Barry e Dedrick (citati da Fenner, 1962) avevano già dimostrato che alcuni conigli cui era stata inoculata una miscela di virus di myxoma inattivato da calore e virus di fibroma attivo morivano di mixomatosi. Tali dati evidenziano i pericoli derivanti dall’inoculazione di virus “inattivati” o riattivati “non-geneticamente” in modo dubbio.
La letteratura medica convenzionale ha documentato assai di frequente e in svariati paesi numerose epidemie di paralisi connesse a programmi di vaccinazione di massa. Nel presente articolo mi sono limitata a descrivere alcuni esempi, tuttavia i lettori interessati possono reperire agevolmente ulteriori esempi passando in rassegna la letteratura esistente.
Conclusioni
La vaccinazione antipolio di massa non solo non ha eliminato la poliomielite paralitica, ma ha provocato una serie di epidemie di paralisi direttamente connesse ai vaccini somministrati.
Di questi tempi, quando un soggetto vaccinato contrae la poliomielite, magari la patologia non viene definita con suddetta denominazione; al contrario, può darsi che venga definita meningite asettica o virale, paralisi ascendente (sindrome di Guillain-Barré), paralisi cerebrale infantile (oltre il 75 per cento dei casi non viene diagnosticato alla nascita, bensì dopo sei mesi) o altre denominazioni del genere. Secondo MMWR (1997; 32[29]:384-385), ogni anno negli Stati Uniti si hanno da 30.000 a 50.000 casi di meningite asettica. Tenendo presente che nella stragrande maggioranza (99 per cento) i casi riportati nell’epoca antecedente ai vaccini erano non-paralitici e sarebbero stati corrispondenti a meningite asettica, allora le vaccinazioni hanno di fatto innalzato l’incidenza della poliomielite. Nell’epoca antecedente ai vaccini tali cifre elevate si presentavano soltanto in alcune epidemie. Ora si presentano ogni anno, di anno in anno. ∞
Questo articolo è stato originariamente pubblicato in due parti sui nn. 84 ed 85 di NEXUS New Times (febbraio-marzo e aprile-maggio 2010). La ripubblicazione su altri siti è gradita esclusivamente con riferimento all’autore e alla fonte originale cartacea.
L’autrice:
 La Dott.ssa Ric. Viera Scheibner, nata nel 1935 a Bratislava, ex Cecoslovacchia (attuale Repubblica Slovacca) è una ricercatrice scientifica in pensione. Dopo aver studiato Medicina nel 1953 e aver cambiato indirizzo di studi nel 1954, nel 1958 si è laureata in Scienze Naturali, disciplina nella quale nel 1964 ha ottenuto un dottorato (RNDR) dalla Università Comenius di Bratislava.
La Dott.ssa Ric. Viera Scheibner, nata nel 1935 a Bratislava, ex Cecoslovacchia (attuale Repubblica Slovacca) è una ricercatrice scientifica in pensione. Dopo aver studiato Medicina nel 1953 e aver cambiato indirizzo di studi nel 1954, nel 1958 si è laureata in Scienze Naturali, disciplina nella quale nel 1964 ha ottenuto un dottorato (RNDR) dalla Università Comenius di Bratislava.
Prima di emigrare in Australia, nel 1968, ha acquisito la docenza di Professore Associato e tenuto corsi universitari di Biologia, Micropaleontologia e Geologia, ambito in cui ha pubblicato 35 articoli scientifici e un libro.
Dopo l’arrivo in Australia, la D.ssa Scheibner ha conseguito un incarico di scienziato di ricerca (micropaleontologa) presso la Geological Survey of New South Wales, Dipartimento Minerario (in seguito ridenominato Dipartimento Risorse Minerarie). Nel 1987 ha abbandonato l’incarico di primo scienziato di ricerca, dopo aver pubblicato scoperte scientifiche in altri 47 documenti nonché due libri. Alla fine degli anni Ottanta, la D.ssa Scheibner è stata impegnata nello studio della respirazione dei bambini con il monitor della respirazione Cotwatch basato su microprocessore, elaborato in collaborazione con il marito, l’ingegnere svedese esperto di elettronica biomedica Leif Karlsson (deceduto nel 1994). Le scoperte fatte con il Cotwatch hanno innescato il suo interesse verso il legame fra sindrome della morte infantile improvvisa (SIDS) e vaccinazione, sfociato nella sua approfondita disamina della letteratura medica convenzionale concernente i pericoli e l’inefficacia dei vaccini, che prosegue tuttora.
Dal 1990 la D.ssa Scheibner ha pubblicato e pubblica numerosi documenti e lettere presso testate riviste dai pari e di altro genere, e ha tenuto seminari sui pericoli e l’inefficacia dei vaccini in Australia e a livello internazionale. Dal 1996 ha prodotto oltre un centinaio di rapporti ed è comparsa come consulente tecnica in numerosi processi inerenti a lesioni e decessi da vaccini erroneamente diagnosticati come lesioni fisiche causate da genitori e altri tutori, fenomeno denominato “sindrome del bambino scosso”.
La D.ssa Scheibner è autrice di Vaccination: 100 Years of Orthodox Research Shows that Vaccines Represent a Medical Assault on the System (1993) e Behavioural Problems in Childhood: The Link to Vaccination (2000). Il suo articolo più recente per NEXUS, Sgonfiamo la bolla degli antibiotici, è stato pubblicato sul numero 94 (e consultabile a questo indirizzo). La Dott.ssa Scheibner può essere contattata all’indirizzo e-mail viera.scheibner@gmail.com. Maggiori informazioni e dettagli biografici sono disponibili su www.vierascheibner.com.
Riferimenti
• Francis T, Korns RF, Voigt RB, Boisen M, Hemphill FM, Napier, JA, Tolchinski A (1955). Evaluation of the 1954 poliomyelitis vaccine trials. Poliomyelitis Vaccine Evaluation Center, University of Michigan, Ann Arbor, Michigan, 12 aprile 1955 (500 pp).
• Peterson LJ, Benson WW, Graeber FO (1955). Vaccination-induced poliomyelitis in Idaho. Preliminare report of experience with Salk poliomyelitis vaccine. JAMA 159(4):241-244.
• Henderson DA, Witte JJ, Morris L. Langmuir AD (1984). Paralytic disease associated with oral polio vaccines. JAMA 190(1):41-48.
• Nathanson N (1984). Epidemiologic Aspects of Poliomyelitis Eradication. Rev of Infect Dismaggio-giugno 1984; 6(Suppl2):S308-S312.
• Special Advisory Committee on Oral Poliomyelitis Vaccine to the Surgeon General of the Public Health Service. Oral Poliomyelitis Vaccines. JAMA 190(1):49-1.
• Bradford Hill A (1965). Environment and disease: Association or causation? Proc Roy Soc Med 1965:295-300.
• Schonberger LB, Kaplan J, Kim-Farley R, Moore M, Eddins DL, Hatch M (1984). Control of paralytic poliomyelitis in the United States. Rev Infect Dis 6 (Suppl 2):S4240-S426.
• Hutchins SS, Cochi SL, Brink EW, Patriarca PA, Wassilak SGF, Rovira EZ, Hinman AR (1988). Current Epidemiology of Pertussis in the United States. Tokai J Exp Clin Med 13 (Suppl):103-109.
• Kim-Farley RJ, Litchfield P, Orenstein WA, Bart KJ, Rutherford G, Shu-Tao Hsu, Schonberger LB et al. (1984). Outbreak of paralytic poliomyelitis, Taiwan. Lancet 8 dicembre 1984; 1322-1324.
• John TJ (1985). Poliomyelitis in Taiwan; lessons for developing countries. Lancet 13 aprile 1985; 872-873.
• Sutter RW, Patriarca PA, Brogan S, Malankar PG, Pallansch MA, Kew OM, Bass AG et al. (1991). Outbreak of paralytic poliomyelitis in Oman: evidence for widespread transmission among fully vaccinated children. Lancet 338:715-720.
• Sutter RW, Patriarca PA, Suleiman AJM, Brogan S, Malankar PG, Cochi SL et al. (1992). Attributable risk of DTP (diphtheria and tetanus toxoids and pertussis vaccine) injection in provoking paralytic poliomyelitis during a large outbreak. J Infect Dis 165:444-449.
• McCloskey BP (1950). The relation of prophylactic inoculations to the onset of poliomyelitis. Lancet Apr 18:659-663.
• Hedrich AW (1933). Monthly Estimates of the Child Population “Susceptible” to Measles, 1900–1931, Baltimore, MD. Am J Hyg 17:613-635
• Strebel M, Aubert-Combiescu A, Ion- Nedelescu N, Biberi-Moroneanu S, Combiescu M et al. (1994). Paralytic poliomyelitis in Romania, 1984–1992. Am J Epidemiology 140(12):1111-24.
• Strebel M, Ion-Nedelescu N, Baughman AL, Sutter RW, Cochi SL (1995). Intramuscular injections within 30 days of immunization with oral poliovirus vaccine – a risk factor for vaccine-associated paralytic poliomyelitis. NEJM 332:500-506.
• Scheibner V (2004). Dynamics of critical days as part of the dynamics of non-specific stress syndrome discovered during monitoring with Cotwatch breathing monitor. J ACNEM 23(3):10-14.
• Otten MW, Deming MS, Jaiteh KO, Flagg EW, Forgie I et al. (1992). Epidemic poliomyelitis in The Gambia following the control of poliomyelitis as an endemic disease. Am J Epidemiology 135(4):381-392.
• Deming MS, Jaiteh KO, Otten MW, Flagg EW, Jallow M et al. (1992). Epidemic poliomyelitis in The Gambia following the control of poliomyelitis as an endemic disease. II. Clinical efficacy of trivalent oral polio vaccine. Am J Epidemiology 135(4):393-408.
• Wyatt HV (1987). Poliovaccination in The Gambia. Lancet 4 luglio; 2:43.
• Van Niekerk ABW, Vries JB, Baard J, Schoub BD, Chezzi C, Blackburn NK (1994). Outbreak of paralytic poliomyelitis in Namibia. Lancet 344:661-664.
• Biellik RJ, Lobanov A, Heath K, Reichler M, Tjapepua V et al. (1994). Poliomyelitis in Namibia. Lancet 344:1776.
• Evans DMA, Dunn G, Minor PD, Schild GC, Cann AJ et al. (1985). Increased neurovirulence associated with a single nucleotide change in a noncoding region of the Sabin type 3 poliovirus genome. Nature 314:548- 550.
• Gerber P, Hottle GA, Grubb RE (1961). Inactivation of vacuolating virus (SV40) by formaldehyde. Proc Soc Exp Biol & Med 108:205-209.
• Fenner F (1962). The reactivation of animal viruses. British Medical Journal luglio 21:135-142.
Autore: Viera Scheibner